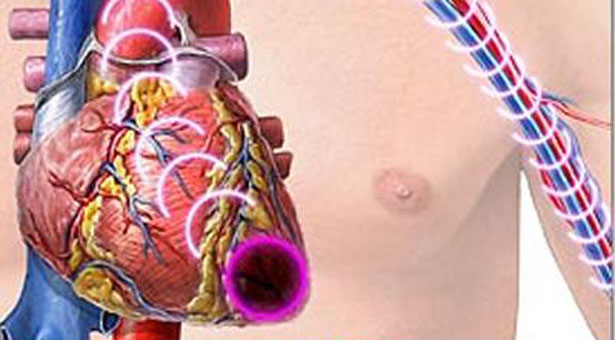
Υπάρχει μια κατηγορία πειραματόζωων, όπως π.χ. τα κουνέλια της Νέας Ζηλανδίας, που όταν φράξει πειραματικά μια στεφανιαία αρτηρία τους, τα ζώα αυτά δεν παθαίνουν έμφραγμα. Αυτό συμβαίνει γιατί αυτόματα η παράπλευρη κυκλοφορία, δηλαδή τα μικρά αρτηρίδια ενεργοποιούνται και αιματώνουν την περιοχή που έπαψε να αιματώνεται από την αρτηρία που πειραματικά έφραξε.
Αντίθετα, υπάρχουν ζώα όπως ο χοίρος που δεν έχουν καθόλου παράπλευρη κυκλοφορία, οπότε ουσιαστικά αυτό το ζώο είναι απροστάτευτο κατά του εμφράγματος.
Ο άνθρωπος όπως και ο σκύλος ανήκουν μεταξύ των δύο αυτών κατηγοριών. Διαθέτουν παράπλευρη κυκλοφορία, η οποία εποπτεύεται από συγκεκριμένα γονίδια τα οποία καθορίζουν και το μέγεθός της. Έτσι το μέγεθος της παράπλευρης κυκλοφορίας διαφέρει από άνθρωπο σε άνθρωπο ανάλογα με το είδος των γονιδίων που ο κάθε άνθρωπος διαθέτει. Όταν προσβάλλεται μια στεφανιαία αρτηρία της καρδιάς από αθηροσκλήρωση τότε εμφανίζονται στα τοιχώματά της αθηροσκληρωτικές πλάκες οι οποίες μεγαλώνουν σιγά-σιγά. Όταν η στένωση που προκαλούν μέσα στον αυλό της αρτηρίας ξεπεράσει το 70% της διαμέτρου της τότε αρχίζει να ενεργοποιείται η παράπλευρη κυκλοφορία. Έτσι εάν η πλάκα χωρίς να σπάσει φθάσει στο σημείο εκείνο που να φράξει 100% τον αυλό της αρτηρίας τότε η βλάβη που θα συμβεί στην περιοχή που δεν αιματώνεται είναι μηδαμινή. Ο κύριος λόγος είναι η προοδευτική ανάπτυξη της παράπλευρης κυκλοφορίας που λειτουργεί σαν ένα είδος φυσικού Bypass.
Όμως οι αμυντικοί μηχανισμοί της καρδιάς δεν περιορίζονται μόνον στην ανάπτυξη της παράπλευρης κυκλοφορίας.
Ένας άλλος προστατευτικός μηχανισμός της καρδιάς είναι η προστασία του μυοκαρδίου που πραγματοποιείται με την ενεργοποίηση πολύπλοκων μηχανισμών μέσα στο ίδιο το κύτταρο της καρδιάς, δηλαδή το μυοκαρδιαίο κύτταρο.
Όταν μια αθηρωματική πλάκα σπάσει τότε μπορεί να δημιουργηθεί θρόμβος από συγκόλληση αιμοπεταλίων και ερυθρών αιμοσφαιρίων ο οποίος είναι δυνατόν να φράξει την αρτηρία μέσα σε λίγα λεπτά ή ώρες. Εάν για οποιοδήποτε λόγο (π.χ. σπασμός της αρτηρίας) η αρτηρία ανοιγοκλείνει προτού τελικά κλείσει τότε δίνεται το σύνθημα για να αρχίσουν να ενεργοποιούνται οι ενδοκυτταρικοί μηχανισμοί που ενισχύουν το κύτταρο να αντισταθεί κατά της νέκρωσης που το απειλεί λόγω του ότι δεν δέχεται το αίμα και το οξυγόνο που χρειάζεται. Η αντίσταση αυτή του μυοκαρδιακού κυττάρου στην ολοσχερή καταστροφή του, ενεργοποιείται πριν και μετά την εγκατάσταση του εμφράγματος. Εάν κατά τη διάρκεια της πρώτης ώρας από τη στιγμή της εγκατάστασης του εμφράγματος η θρομβωμένη αρτηρία ανοίξει με αγγειοπλαστική και προτού τοποθετηθεί το stent, το μπαλόνι της αγγειοπλαστικής φουσκώσει και ξεφουσκώσει 3-4φορές τότε ενεργοποιούνται και πάλι οι ενδοκυττάριοι μηχανισμοί έτσι που η τελική βλάβη του μυοκαρδίου, δηλαδή το έμφραγμα, να είναι κατά 30% μικρότερο.
Οι τελευταίες μελέτες απέδειξαν ότι η ενεργοποίηση των ενδοκυττάριων μηχανισμών γίνεται αυτόματα όταν υπάρχουν πολλές στενώσεις (βουλώματα) των στεφανιαίων αρτηριών κατά την καθημερινή και μάλιστα την έντονη δραστηριότητα του κάθε ατόμου.
Στην Ιατρική ορολογία οι δύο μηχανισμοί αυτοπροστασίας του μυοκαρδίου ονομάζονται αντίστοιχα ισχαιμική και μετισχαιμική προστασία του μυοκαρδίου. Όλες αυτές οι ιατρικές γνώσεις εξηγούν πολλά φαινόμενα που εκ πρώτης όψεως φαίνονται παράδοξα.
Πώς αλλιώς μπορεί κανείς να εξηγήσει τα αποτελέσματα των πολυκεντρικών μελετών όπου οι ασθενείς με πολλαπλές στενώσεις σε όλες τις αρτηρίες όταν είναι ασυμπτωματικοί δεν ωφελούνται από την επεμβατική θεραπεία είτε είναι χειρουργική ή πρόκειται για αγγειοπλαστική.
Είναι προφανές ότι οι ασθενείς αυτοί προστατεύονται έναντι της τυχόν επερχόμενης καρδιακής προσβολής με όλους αυτούς τους αμυντικούς μηχανισμούς που προφανώς ενισχύονται με τη σωστή φαρμακευτική θεραπεία.
Έτσι τεκμηριώνεται απόλυτα η άποψη ότι η επεμβατική θεραπεία στη στεφανιαία νόσο έχει προτεραιότητα στους ασθενείς με συμπτώματα (π.χ. στηθάγχη) ή σε εκείνους που από τις εξετάσεις προκύπτει ότι η καρδιά τους υπολειτουργεί λόγω μειωμένης αιματώσεως του μυοκαρδίου. Σε όλες τις άλλες περιπτώσεις δεν είναι καθόλου βέβαιο ότι υπερέχει η επεμβατική θεραπεία η οποία μάλιστα σε ορισμένες περιπτώσεις μπορεί και να βλάψει.
Βέβαια ο γιατρός είναι πάντα αρμόδιος για να καθορίσει σε ποια ομάδα ή υποομάδα ανήκει ο άρρωστός του και να του συστήσει τη σωστή θεραπεία.
Πηγή: iatronet.gr